Mối liên hệ giữa hệ nội tiết và bệnh tiểu đường – Vì sao rối loạn hormone khiến đường huyết mất kiểm soát?
Tổng quan về bệnh tiểu đường
Bệnh tiểu đường (đái tháo đường) là một rối loạn chuyển hóa mạn tính của hệ nội tiết, khi cơ thể không thể sản xuất hoặc sử dụng hiệu quả hormone insulin – loại hormone do tuyến tụy tiết ra để điều hòa lượng đường (glucose) trong máu.
Có 3 loại tiểu đường phổ biến:
- Tiểu đường tuýp 1: Cơ thể không sản xuất được insulin do rối loạn tự miễn, hệ miễn dịch tấn công tế bào tụy.
- Tiểu đường tuýp 2: Cơ thể vẫn tạo ra insulin nhưng không sử dụng hiệu quả (đề kháng insulin). Đây là dạng thường gặp nhất.
- Tiểu đường thai kỳ: Xuất hiện trong giai đoạn mang thai do thay đổi nội tiết tố ảnh hưởng đến khả năng sử dụng insulin.
Bệnh có thể gặp ở mọi lứa tuổi và giới tính, nhưng theo nhiều nghiên cứu, phụ nữ dễ bị ảnh hưởng nặng hơn do sự phức tạp của hệ hormone sinh dục và nội tiết.

Phụ nữ dễ bị tiểu đường ảnh hưởng nặng hơn
Vai trò của hệ nội tiết trong kiểm soát đường huyết
Hệ nội tiết là mạng lưới gồm nhiều tuyến tiết hormone giúp điều hòa hoạt động của các cơ quan và duy trì sự cân bằng chuyển hóa năng lượng trong cơ thể.
Một số tuyến nội tiết quan trọng gồm:
- Tuyến tụy: Tiết insulin và glucagon – hai hormone trực tiếp kiểm soát lượng đường máu.
- Tuyến thượng thận: Tiết adrenaline và cortisol – giúp tăng đường huyết trong giai đoạn stress.
- Tuyến giáp: Điều chỉnh tốc độ trao đổi chất, ảnh hưởng đến nhu cầu năng lượng.
- Buồng trứng và tinh hoàn: Điều hòa hormone sinh dục (estrogen, testosterone) – các hormone này có thể ảnh hưởng gián tiếp đến quá trình chuyển hóa glucose.
Tuyến tụy là “trung tâm điều phối” năng lượng:
- Insulin giúp hạ đường huyết bằng cách đưa glucose vào tế bào.
- Glucagon làm tăng đường huyết bằng cách kích thích gan giải phóng glucose.
Khi hai hormone này hoạt động nhịp nhàng, đường huyết luôn được giữ ổn định. Tuy nhiên, nếu tuyến tụy bị rối loạn hoặc tế bào mất khả năng phản ứng với insulin, mất cân bằng nội tiết sẽ dẫn đến tiểu đường.
Cơ chế hình thành bệnh tiểu đường
1. Ở tiểu đường tuýp 1
Do rối loạn miễn dịch, cơ thể nhầm lẫn và tấn công tế bào β (beta) trong tuyến tụy – nơi sản xuất insulin.
Khi insulin bị thiếu, glucose không thể đi vào tế bào mà tích tụ trong máu, gây tăng đường huyết kéo dài.
2. Ở tiểu đường tuýp 2
Cơ thể vẫn có insulin, thậm chí là dư thừa, nhưng tế bào không còn “nhạy” với insulin (đề kháng insulin).
Tuyến tụy buộc phải hoạt động quá mức để bù đắp → lâu dần bị “kiệt sức”, làm mất kiểm soát đường huyết.
3. Tiểu đường thai kỳ
Khi mang thai, hormone estrogen, progesterone và hPL tăng cao, cản trở hoạt động của insulin.
Nếu cơ thể người mẹ không sản xuất đủ insulin bù lại, đường huyết sẽ tăng và gây ra tiểu đường thai kỳ.
Triệu chứng nhận biết bệnh tiểu đường
Dù ở bất kỳ loại nào, người bệnh tiểu đường thường có những biểu hiện chung:
- Khát nhiều, đi tiểu nhiều
- Mệt mỏi, giảm cân không rõ nguyên nhân
- Mờ mắt, dễ nhiễm trùng da, vết thương lâu lành
- Hơi thở có mùi ngọt hoặc mùi trái cây
- Giảm cảm giác hoặc tê ở tay, chân.
Tuy nhiên, nhiều người mắc tiểu đường tuýp 2 giai đoạn đầu có thể hầu như không có triệu chứng, khiến bệnh bị bỏ sót trong thời gian dài.

Mệt mỏi, giảm cân không rõ nguyên nhân
Biểu hiện đặc trưng của tiểu đường ở nữ giới
Phụ nữ mắc bệnh tiểu đường ngoài các dấu hiệu chung còn dễ gặp những triệu chứng đặc thù do hormone và cơ quan sinh dục:
1. Nhiễm nấm Candida tái phát
Đường huyết cao tạo môi trường thuận lợi cho nấm Candida phát triển, gây nấm âm đạo hoặc nấm miệng.
Biểu hiện: Ngứa rát vùng kín, tiết dịch trắng, đau khi quan hệ, mảng trắng trong miệng.
2. Nhiễm trùng đường tiết niệu (UTI)
Hệ miễn dịch suy yếu do tăng đường huyết khiến vi khuẩn dễ xâm nhập đường tiểu, gây tiểu buốt, tiểu rát, tiểu đục, có máu.
Nếu không điều trị sớm có thể lan đến thận.
3. Khô âm đạo – giảm ham muốn
Đường huyết cao làm tổn thương mạch máu nhỏ và dây thần kinh vùng âm đạo, dẫn đến giảm tiết dịch, đau khi quan hệ và giảm cảm giác kích thích.
4. Hội chứng buồng trứng đa nang (PCOS)
Phụ nữ có PCOS thường tăng hormone androgen (hormone nam) và đề kháng insulin, làm rối loạn kinh nguyệt, nổi mụn, tăng cân và tăng nguy cơ tiểu đường tuýp 2.

Hậu quả khi không kiểm soát tốt đường huyết
Nếu đường huyết cao kéo dài, người bệnh có thể gặp nhiều biến chứng nghiêm trọng:
- Tim mạch: Xơ vữa động mạch, tăng huyết áp, nhồi máu cơ tim.
- Thận: Suy thận mạn, protein niệu.
- Thần kinh: Tê bì, giảm cảm giác, loét bàn chân.
- Mắt: Đục thủy tinh thể, mù lòa.
- Sinh sản: Giảm ham muốn, rối loạn kinh nguyệt, sẩy thai ở phụ nữ mang thai.
Điều trị và kiểm soát bệnh tiểu đường
Điều trị tiểu đường nhằm giữ đường huyết trong giới hạn bình thường, ngăn ngừa biến chứng.
Tùy loại bệnh, bác sĩ sẽ lựa chọn:
- Thuốc tăng độ nhạy với insulin (như metformin).
- Thuốc kích thích tụy tiết insulin.
- Thuốc ức chế glucagon hoặc giảm hấp thu glucose tại ruột.
- Tiêm insulin trực tiếp (đối với type 1 hoặc type 2 tiến triển).
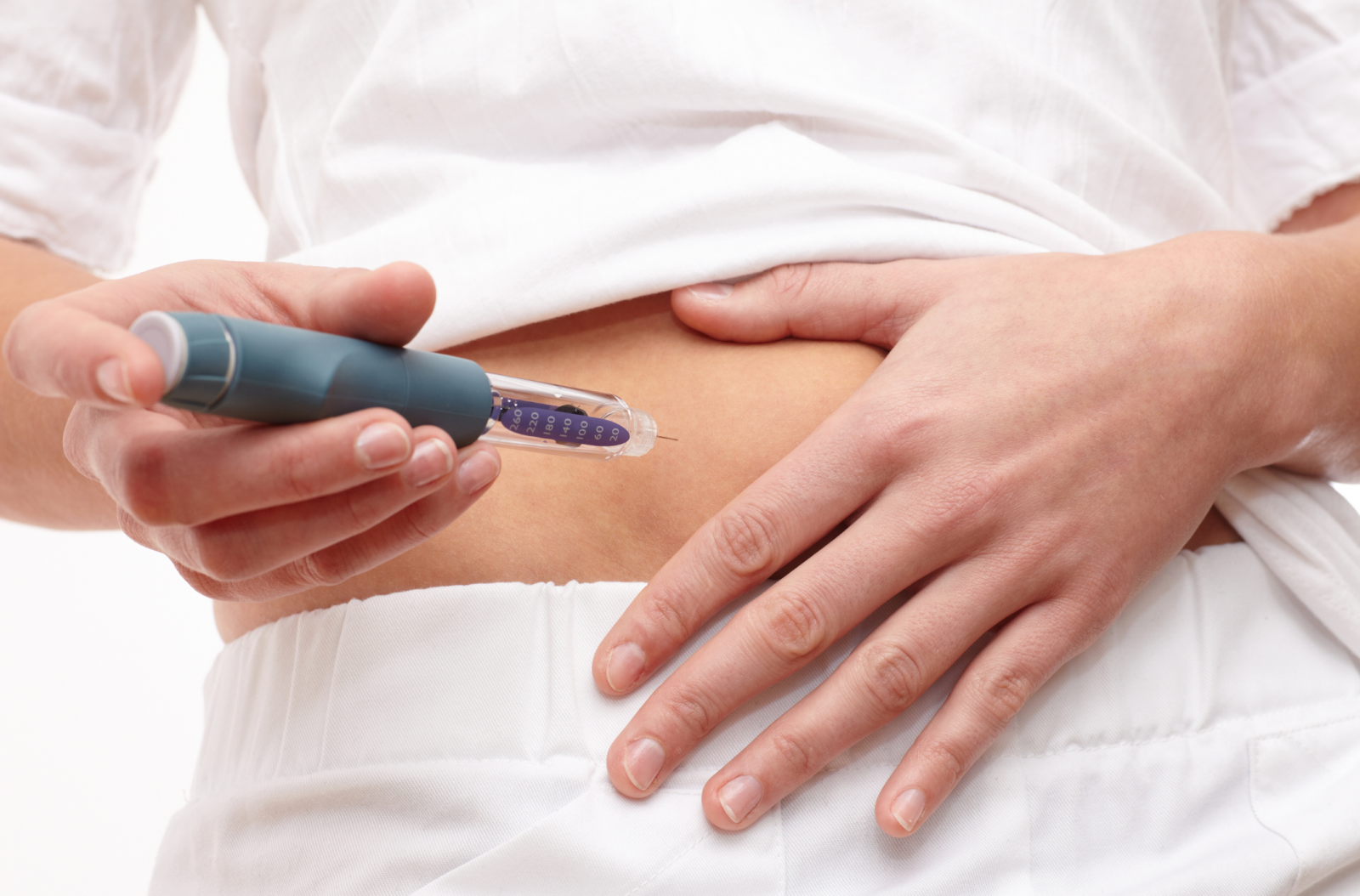
Tiêm insulin trực tiếp
Ngoài ra, lối sống là yếu tố quyết định thành công điều trị:
- Ăn cân đối: Giảm tinh bột tinh chế, tăng rau xanh và chất xơ.
- Tập thể dục ít nhất 30 phút/ngày.
- Kiểm tra đường huyết và mỡ máu định kỳ.
- Giữ tinh thần thoải mái, ngủ đủ giấc để ổn định hormone nội tiết.
Tóm lại
Hệ nội tiết đóng vai trò trung tâm trong duy trì đường huyết và chuyển hóa năng lượng. Khi cơ thể thiếu hoặc kháng insulin, quá trình điều hòa này bị phá vỡ – dẫn đến bệnh tiểu đường.
Việc hiểu rõ cơ chế nội tiết và các biểu hiện đặc thù của bệnh, đặc biệt ở phụ nữ, giúp mỗi người phát hiện sớm – điều trị đúng – sống khỏe cùng tiểu đường.




